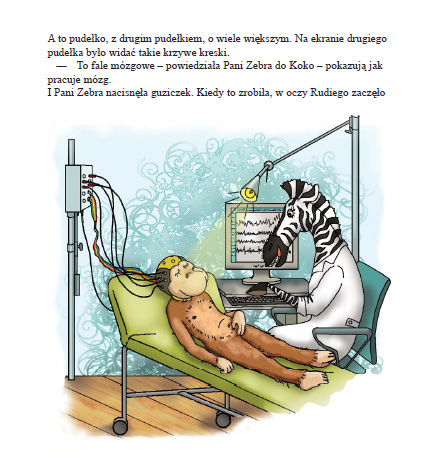
Padaczka u dzieci a ADHD
Wśród osób chorych na padaczkę zaburzenia psychiczne są częstsze niż wśród ogólnej populacji. Współistnieją z psychozami, depresją, zespołem otępiennym. Wśród dzieci chorych na padaczkę zauważamy zachowania agresywne, zaburzenia uwagi, impulsywność, zaburzenia lękowe. Szacuje się,...